پارگی تاندون اکستانسور دست یکی از شایعترین آسیبهای تاندونی اندام فوقانی است که در صورت عدم تشخیص و درمان صحیح، میتواند منجر به اختلال دائمی در باز کردن انگشتان و کاهش عملکرد دست شود. تاندونهای اکستانسور مسئول صاف کردن (اکستنشن) انگشتان و مچ دست هستند و در ناحیه پشتی دست قرار دارند. به دلیل موقعیت سطحی این تاندونها، آسیبهای ناشی از بریدگی، ضربه مستقیم، پارگیهای باز یا بسته و حتی استفاده بیش از حد در آنها شایع است.
نوع درمان و پروتکل توانبخشی در آسیبهای تاندون اکستانسور به محل دقیق آسیب (Zone)، شدت پارگی و وجود آسیبهای همراه بستگی دارد. در این مقاله بهصورت جامع به بررسی آناتومی، طبقهبندی آسیبها و اصول توانبخشی تخصصی این تاندونها میپردازیم. همچنین اگر به دنبال آشنایی کلی با روند درمان و مراحل توانبخشی انواع آسیبهای تاندون هستید، میتوانید صفحه «فیزیوتراپی تاندون دست» را نیز مطالعه کنید.
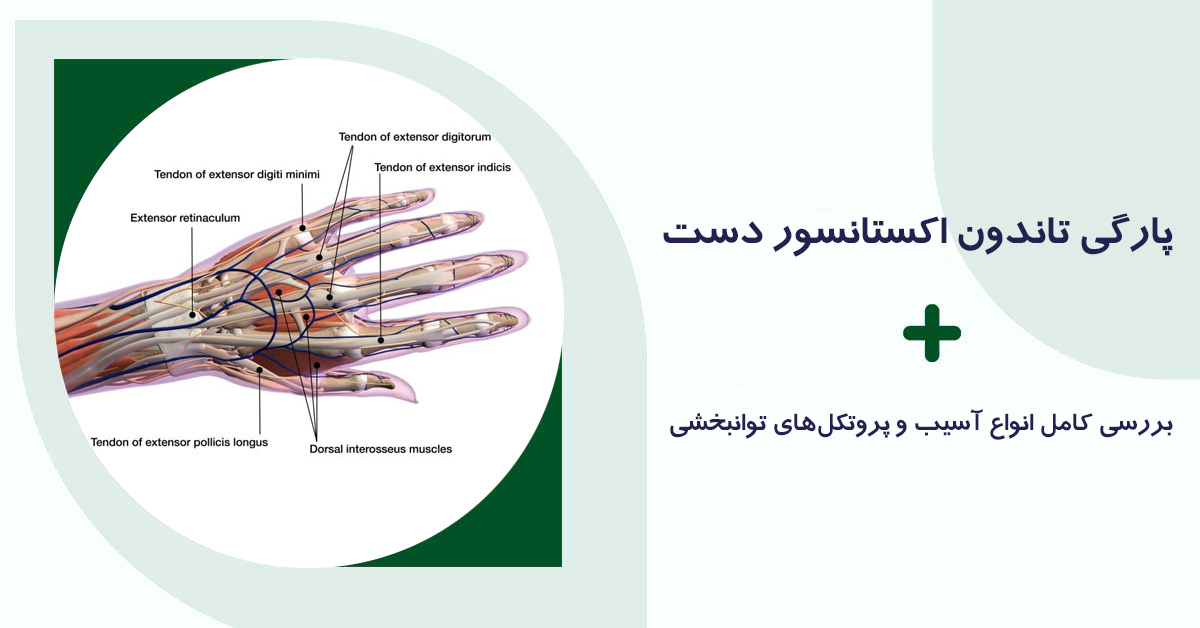
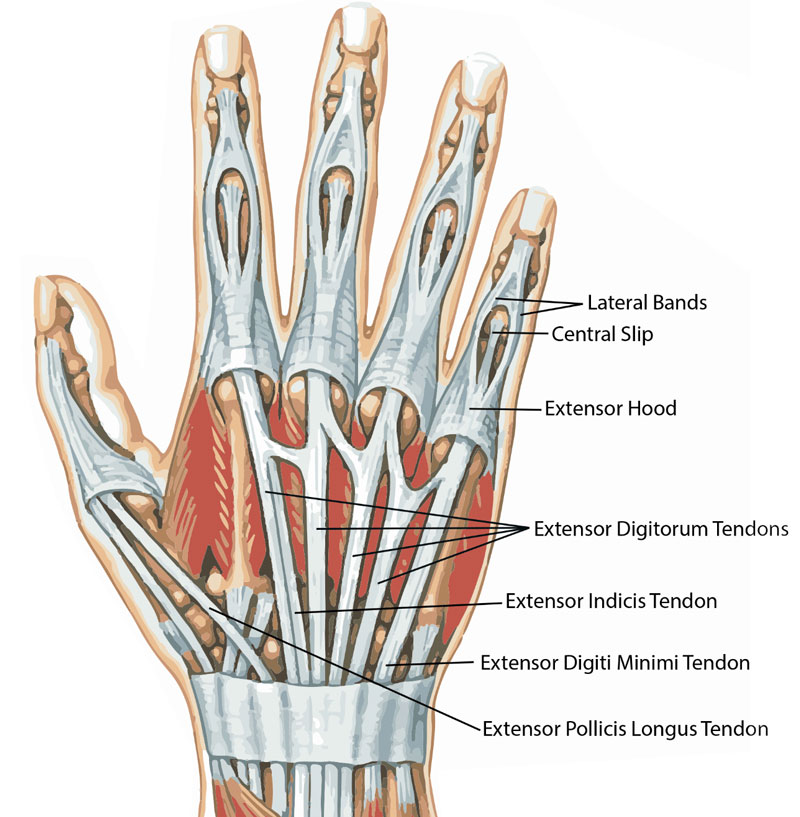
ساختار آناتومیک تاندونهای اکستانسور دست
تاندونهای اکستانسور از عضلات اکستانسور ساعد منشأ گرفته و از طریق پشت مچ دست وارد انگشتان میشوند. این تاندونها در ناحیه مچ توسط رتیناکولوم اکستانسور تثبیت میشوند تا از پدیده bowstringing (برجسته شدن تاندون هنگام حرکت) جلوگیری شود.
در سطح انگشتان، سیستم اکستانسوری شامل ساختاری به نام Central Slip و باندهای جانبی است که با همکاری یکدیگر امکان باز شدن مفاصل PIP و DIP را فراهم میکنند. اختلال در هر یک از این بخشها میتواند منجر به دفورمیتیهای مشخصی شود.
تفاوت آناتومیک بین انگشتان و شست نیز اهمیت بالینی دارد، زیرا شست دارای مسیر تاندونی متفاوت و تقسیمبندی ناحیهای جداگانه است.
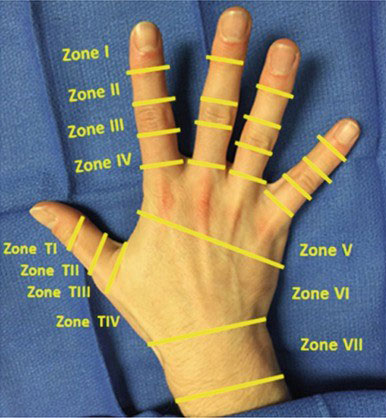
طبقهبندی آسیبهای تاندون اکستانسور بر اساس ناحیهها (Zones)
آسیبهای تاندون اکستانسور بر اساس سیستم طبقهبندی Kleinert و Verdan به ۸ ناحیه در انگشتان تقسیم میشوند که از نوک انگشت تا ساعد امتداد دارند.
جدول طبقهبندی نواحی آسیب تاندونهای اکستانسور دست
| Zone | محل آناتومیکی | انواع شایع آسیب | علائم و ویژگیها |
|---|---|---|---|
| I | نوک انگشت (دیستال به مفصل DIP) | Mallet Finger (انگشت چکشی)، پارگی یا Avulsion | افتادگی نوک انگشت، ناتوانی در اکستنشن DIP، احتمال شکستگی همراه |
| II | روی فالانکس میانی | پارگی روی فالانکس میانی | اختلال در اکستنشن، گاهی همراه با آسیب پوستی |
| III | روی مفصل PIP (Central Slip) | Boutonniere Deformity | ناتوانی در اکستنشن PIP، دفورمیتی مشخص |
| IV | روی فالانکس پروگزیمال | پارگی تاندون | اختلال در اکستنشن انگشت، احتمال آسیب استخوانی |
| V | مفصل MCP | Fight Bite | ناتوانی در اکستنشن MCP، احتمال عفونت بالا |
| VI | روی متاکارپ | شایعترین محل آسیب | اختلال گسترده در اکستنشن |
| VII | ناحیه رتیناکولوم مچ | Bowstringing | نیاز احتمالی به ترمیم رتیناکولوم |
| VIII | دیستال ساعد | پارگی عضلانی-تاندونی | اختلال عملکرد دست، احتمال آسیب عصبی |
بررسی مهمترین آسیبهای اکستانسور
Zone I – Mallet Finger (انگشت چکشی)
در این آسیب، تاندون اکستانسور از محل اتصال خود به فالانکس دیستال جدا میشود. بیمار قادر به صاف کردن نوک انگشت نیست و DIP در حالت فلکسیون باقی میماند. این آسیب ممکن است با شکستگی قطعه استخوانی نیز همراه باشد.
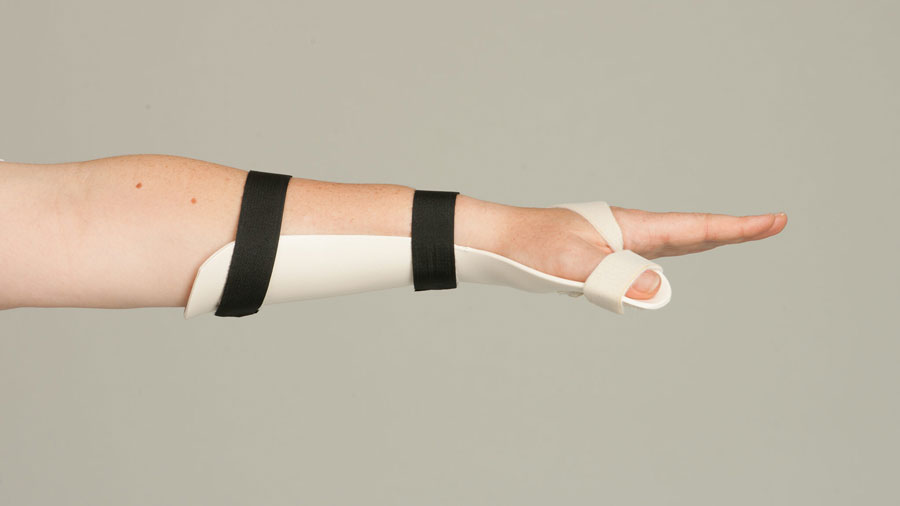
در بسیاری از موارد، درمان غیرجراحی با اسپلینت اکستنشن به مدت ۶ تا ۸ هفته کافی است.
Zone III – Central Slip و Boutonniere Deformity
آسیب به Central Slip منجر به ناتوانی در صاف کردن مفصل PIP میشود. در صورت عدم درمان مناسب، دفورمیتی Boutonniere ایجاد میشود که با فلکسیون PIP و هیپراکستنشن DIP مشخص میشود.
این آسیب نیازمند بیحرکتی دقیق و در برخی موارد ترمیم جراحی است.
Zone V – Fight Bite
این آسیب اغلب در اثر ضربه مشت به دهان فرد دیگر ایجاد میشود و خطر عفونت در آن بسیار بالاست. در صورت عدم درمان سریع، میتواند منجر به عفونت عمیق مفصل شود.
انواع کلی آسیبهای تاندون اکستانسور
- بریدگی (Laceration)
- پارگی (Rupture)
- جدایی از استخوان (Avulsion)
- آسیبهای فرسایشی (Attrition)
آسیبهای بسته مانند Mallet و Boutonniere اغلب بدون جراحی درمان میشوند، در حالی که آسیبهای باز معمولاً نیاز به ترمیم جراحی دارند.
اصول توانبخشی پس از ترمیم تاندون اکستانسور
هدف توانبخشی، ترمیم تاندون با حداقل چسبندگی، حفظ دامنه حرکتی مفاصل و جلوگیری از پارگی مجدد است. انتخاب پروتکل به ناحیه آسیب، نوع جراحی و وضعیت بیمار بستگی دارد.
سه رویکرد اصلی توانبخشی عبارتاند از:
Immobilization (بیحرکتی کامل)
در این روش، اندام به مدت ۴ تا ۶ هفته در اسپلینت ثابت نگه داشته میشود. این روش برای آسیبهای دیستال یا بیماران غیرهمکار مناسب است.
Early Passive Motion (EPM)
حرکت غیرفعال زودرس با استفاده از اسپلینت دینامیک انجام میشود و هدف آن کاهش چسبندگی تاندون به بافتهای اطراف است.
Early Active Motion (EAM)
در این روش، حرکت فعال کنترلشده از روزهای اولیه آغاز میشود. این رویکرد بهویژه در نواحی V تا VII نتایج خوبی در بهبود دامنه حرکتی و قدرت grip نشان داده است.
پروتکلهای اختصاصی بر اساس ناحیه آسیب
نواحی I-II (Mallet Finger و مشابه)
غیرجراحی: اسپلینت اکستنشن DIP برای ۶-۸ هفته کامل، سپس ۴-۶ هفته نیمهوقت. از هیپراکستنشن اجتناب شود تا پوست نکروز نشود. حرکت PIP حفظ شود.
جراحی (برای جدایی >۵۰% یا سابلاکسیشن): پس از جراحی، اسپلینت برای ۵-۶ هفته، سپس حرکت تدریجی.
پروتکل پیشنهادی: Immobilization اولیه، سپس تمرینات کششی و تقویتکننده از هفته ۸.
نواحی III-IV (Boutonniere و پروگزیمال فالانکس)
غیرجراحی: اسپلینت اکستنشن PIP برای ۶ هفته کامل، سپس ۴-۶ هفته نیمهوقت. حرکت DIP حفظ شود.
جراحی: اسپلینت ولار استاتیک با PIP در ۰ درجه برای ۴-۶ هفته. برای ترمیم باندهای جانبی، DIP نیز در ۰ درجه نگه داشته شود.
پروتکل پیشنهادی: از هفته ۶، حرکت فعال تدریجی (AAROM)، سپس تمرینات هماهنگی و قدرت از هفته ۸-۱۰. سریال کستینگ برای قراردادهای PIP.
نواحی V–VII (MCP تا مچ)
پروتکل Merritt:
محبوب برای آسیبهای EDC در نواحی V-VII (۱-۳ تاندون). اسپلینت نسبی اجازه فعالیت سبک میدهد. از هفته ۰-۳، اسپلینت با MCP در ۲۰ درجه فلکسیون و مچ در ۴۰ درجه اکستنشن. حرکت فعال زودرس برای بهبود دامنه (۱۹۱-۲۳۶ درجه) و قدرت grip (۸۵-۹۵% سمت مقابل).
پروتکل Norwich:
برای آسیبهای پیچیدهتر (≥۲ تاندون) یا بیماران کمتر قابل اعتماد. اسپلینت استاتیک برای ۴ هفته، سپس حرکت تدریجی.
عمومی:
Immobilization با مچ در ۴۰ درجه اکستنشن و MCP در ۲۰ درجه فلکسیون برای ۳-۴ هفته پس از جراحی. از هفته ۴، EAM یا EPM با اسپلینت دینامیک. از هفته ۸، تقویت و بازگشت به فعالیت.
ناحیه VIII (ساعد)
اغلب نیاز به ترمیم عضله و ممکن است با آسیب عصبی همراه باشد. Immobilization با آرنج در فلکسیون و مچ در اکستنشن برای ۴-۶ هفته، سپس توانبخشی تدریجی.
نکات کلی توانبخشی
- حرکت زودرس در نواحی پروگزیمال مفیدتر است.
- تمرینات شامل ROM فعال و غیرفعال، کشش و تقویت grip است.
- از هفته ۱۰–۱۲ اسپلینت روزانه حذف میشود اما شبها ادامه مییابد.
عوارض احتمالی آسیبهای اکستانسور
چسبندگی، پارگی مجدد، عفونت (به ویژه در Fight Bite). نرخ موفقیت بالاتر با EAM در نواحی V-VIII.
درمانهای کمکی: داروهای ضدالتهابی، فیزیوتراپی، و در موارد مزمن، گرافت یا ترانسفر تاندون.
فیزیوتراپی تخصصی تاندون اکستانسور در مرکز فیزیوتراپی سبلان شرق
در مرکز فیزیوتراپی سبلان شرق، برنامه توانبخشی آسیبهای تاندون اکستانسور بر اساس نوع آسیب، محل Zone و شرایط فردی بیمار طراحی میشود. پایش دقیق دامنه حرکتی، پیشگیری از دفورمیتیهایی مانند Mallet و Boutonniere و بازگرداندن عملکرد کامل دست از اهداف اصلی درمان است. استفاده از تکنیکهای دستی، تمرینات تخصصی و نظارت مستمر، احتمال عوارض و چسبندگی را به حداقل میرساند.
پرسشهای متداول درباره پارگی تاندون اکستانسور دست
آیا Mallet Finger همیشه نیاز به جراحی دارد؟
خیر، در بسیاری از موارد با اسپلینت مناسب و استفاده مداوم به مدت ۶–۸ هفته درمان میشود.
چه مدت باید اسپلینت استفاده شود؟
بسته به ناحیه آسیب معمولاً بین ۴ تا ۸ هفته.
آیا دفورمیتی Boutonniere قابل اصلاح است؟
در مراحل اولیه با اسپلینت و فیزیوتراپی قابل اصلاح است، اما در موارد مزمن ممکن است نیاز به جراحی داشته باشد.
چه زمانی میتوان به فعالیت ورزشی بازگشت؟
بسته به شدت آسیب، معمولاً پس از ۸ تا ۱۲ هفته و با تأیید پزشک یا فیزیوتراپیست.